糖尿病幹細胞の特定とその可能性
糖尿病は慢性的に進行する疾患であり、自然に治癒することはありません。体質や生活習慣、自己免疫などの要因によって発症するとされていますが、詳しい原因はまだ解明されていません。
私たちの研究チームは、造血幹細胞分画の中に、糖尿病およびその合併症を引き起こし、治りにくい性質を持つ異常細胞を発見しました。この異常細胞は、血糖値が正常化しても消失せず、疾患幹細胞としての性質を維持し続けます。そこで、この細胞を「糖尿病幹細胞」と名付けました。
さらに、この糖尿病幹細胞を除去することにより、糖尿病およびその合併症を完治させる可能性が示されました。
糖尿病幹細胞との出会い
奇妙な細胞の発見と糖尿病治療への新たなアプローチ
1980年、ミネソタ大学のJohn NajarianとDavid Sutherlandは、慢性膵炎患者の治療のために膵臓の全摘出術を行い、その後、膵島を患者自身の肝臓へ移植する手法を開発しました。この手法により、膵臓摘出に伴う糖尿病の予防が可能となり、すでに糖尿病を患っている患者の糖尿病も改善されました。この方法は、後に1型糖尿病患者の治療に使用される膵島移植療法へと発展しました。
肝臓は高い再生能力を持ち、膵臓と同じ発生学的な素地を持っているため、膵島を再生させるのに最適な臓器です。1999年10月、著者は膵島移植に基づき、ベイラー医科大学で肝臓をターゲットにした遺伝子治療を計画しました。膵発生に関わる転写因子(Pdx-1、Ngn3、NeuroD1)を使用して、マウスの肝臓内で膵島を再生させ、糖尿病の完治を目指しました。
しかし、Pdx-1は肝臓内にインスリン産生細胞だけでなく、膵外分泌細胞も作り出し、劇症肝炎を引き起こしました。また、Ngn3の発現ベクターが作成できた2001年、熱帯性暴風雨「Allison」によってテキサスメディカルセンターが水浸しになり、超低温冷凍庫内のサンプルが全て失われてしまいました。NeuroD1ベクターだけが奇跡的に難を逃れ、2002年末には「In vivo遺伝子治療を用いた肝臓内での膵島新生による1型糖尿病の新規治療」(Nature Med, 2023)の論文が完成しました。
この研究により、NeuroD1は肝臓内に膵島を再現させることに成功しました。ただ、一つ解決できない疑問が残りました。遺伝子治療の対照である未治療の糖尿病マウスの肝臓に、プロインスリンを産生する奇妙な細胞が存在していたのです。この細胞は、何の治療もしていない高血糖状態の肝臓の門脈毛細血管のすぐ隣に見つかりました。そして、2003年、この奇妙なプロインスリン陽性細胞の顕微鏡写真と共に論文が受理されました。
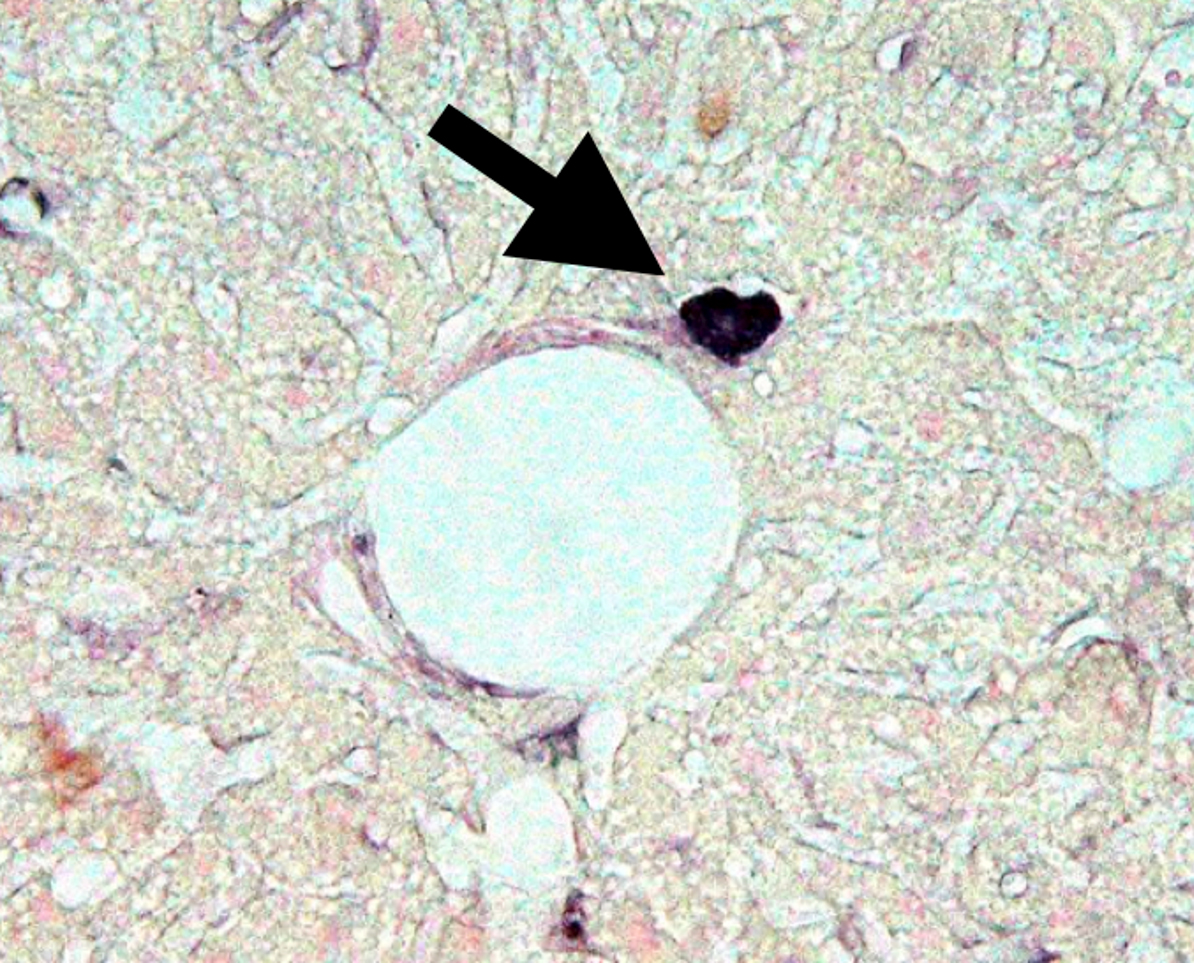
プロインスリンを産生する異常細胞
奇妙な細胞と糖尿病治療の挑戦
私たちの研究では、肝臓内で膵島を再生させる試みを通じて、プロインスリンを産生する異常細胞を発見しました。この細胞はPdx-1を発現し、あたかも膵島の前駆細胞のように見えますが、実際にはインスリンの前駆体であるプロインスリンを産生し、血糖を下げる効果はありません。この細胞の正体を解明することが、ヒトへの応用に向けた重要な課題です。
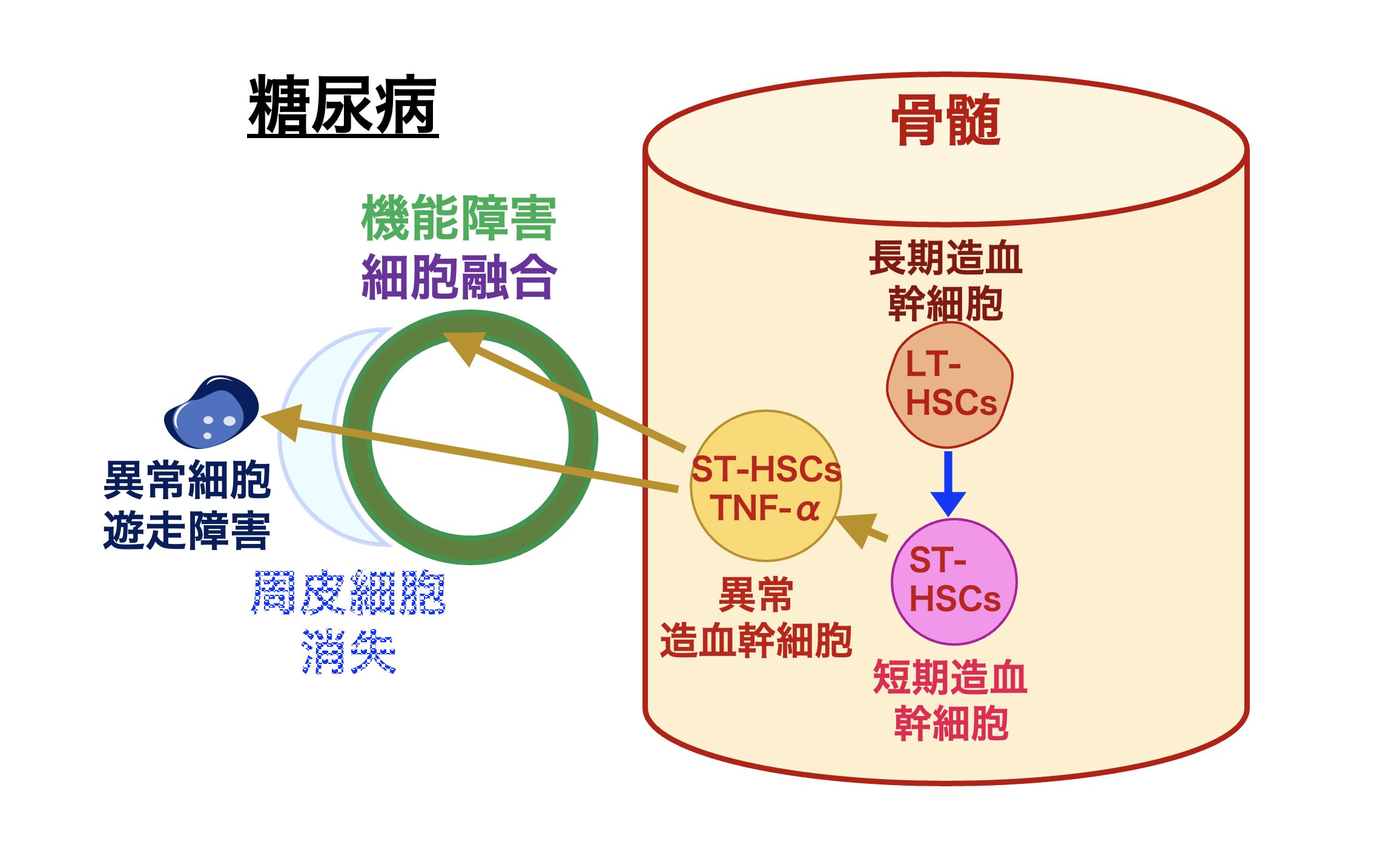
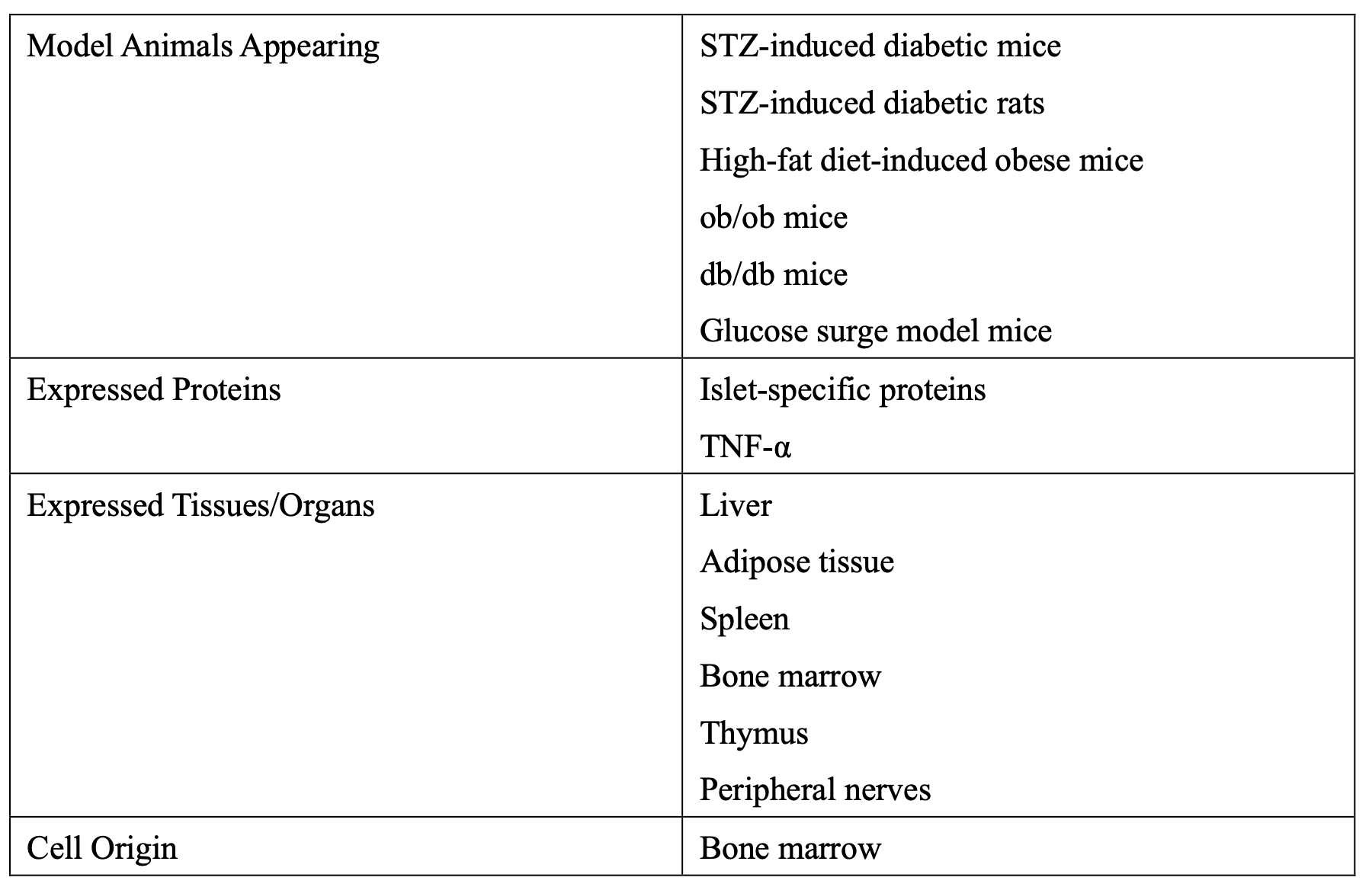
長年の糖尿病研究にも関わらず、この奇妙な細胞は誰も見つけることができませんでした。なぜこの細胞が出現し、どのような目的を持っているのかを解明することが不可欠です。様々な糖尿病モデル動物を用いて調査した結果、この細胞は骨髄由来であり、プロインスリンと膵島関連の蛋白質を同時に発現し、TNF-αという炎症性サイトカインを産生していることが分かりました。これにより、臓器にインスリン抵抗性を引き起こすことが明らかになりました。
肝臓へのNeuroD1遺伝子治療は、STZ糖尿病マウスの肝臓で膵島を再生し、高血糖を改善しましたが、これは実験的な糖尿病モデルでの成果に過ぎません。ヒトの糖尿病に応用するには、この異常細胞のTNF-α発現を抑制する方法を見つける必要があります。
糖尿病幹細胞の発見とその影響
消せない記憶の謎
その後の研究で、プロインスリンとTNF-αを産生する奇怪な細胞に加え、様々な臓器で異常な細胞が見つかりました。これらの細胞は骨髄由来で、肝臓のクッパー細胞や星細胞、腸管のICCカハール、脳のミクログリア、骨の破骨細胞、脂肪細胞、組織のマクロファージ、腎臓の血管内皮細胞などで異常が見られました。
調査の結果、これらの異常細胞は短期造血幹細胞の中のCD106陽性細胞から生まれていることが判明しました。この幹細胞の異常が、全身の臓器で不具合を引き起こしているのです。本来、これらの細胞は傷ついた組織を再生させる役割を持っていますが、糖尿病によってその機能が損なわれています。
私たちは、この現象を「糖尿病幹細胞」と呼び、この細胞が糖尿病の「消せない記憶」として体内に残り続け、病気を悪化させていると考えています。幹細胞の異常により、高血糖状態が続くたびに異常な幹細胞が増加し、血管障害や臓器の機能不全が進行してしまいます。
私たちの体には、神経系、免疫系、内分泌系という三つのホメオスタシス維持機構が存在しますが、さらに長期造血幹細胞を頂点とする再生系という第4のホメオスタシスがあると考えています。この再生系が糖尿病により障害を受けることで、糖尿病は「不治の病」となります。
実験的に作った糖尿病性神経障害のモデルでは、高血糖のトリガーを取り除き、病的なCD106陽性の造血幹細胞を除去することで治癒が可能であることが確認されました。この研究が示すように、「糖尿病幹細胞」を消失させることが糖尿病治療の鍵となります。